2023年10月より金曜日午後より膝関節専門外来を行っております。
「膝の痛みがあり、レントゲン検査では異常がみられないが、なんらかの構造的変化を来たしている状態と言われています。」
また、早期変形性膝関節症と初期変形性膝関節症との判断は、レントゲン検査で軽微な変化が認められた場合は初期変形性膝関節症、変化が認められない場合を早期変形性膝関節症としています。
膝関節専門外来では膝痛に対して、積極的にMRI撮影を行っており、膝痛の原因の特定に努めています。
それにより半月板の逸脱や変性、損傷などの早期発見に繋がり、場合によっては早期手術を検討することが望ましい事もあると考えており、その都度患者さんと相談しながら治療の選択を行っております。
男女比は1:4で女性に多くみられ、高齢者になるほど罹患率は高くなります。主な症状は膝の痛みと水がたまることです。
初期では立ち上がり、歩きはじめなど動作の開始時のみに痛み、休めば痛みがとれますが、正座や階段の昇降が困難となり中期、末期になると、安静時にも痛みがとれず、変形が目立ち、膝がピンと伸びず歩行が困難になります。
原因は関節軟骨の老化によることが多く、肥満や素因(遺伝子)も関与しています。また骨折、靱帯や半月板損傷などの外傷、化膿性関節炎などの感染の後遺症として発症することがあります。
加齢によるものでは、関節軟骨が年齢とともに弾力性を失い、遣い過ぎによりすり減り、関節が変形します。
中高年が対象となりやすい変形性膝関節症に対しては、通常の保存加療(ヒアルロン酸関節腔内注射など)、PRP療法(再生医療)・手術加療の3本柱を掲げ、それぞれがより強固な柱となるように努めていきたいと考えています。
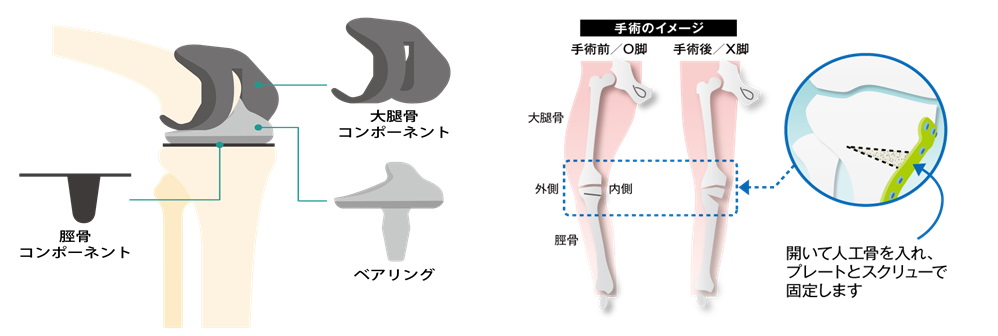
人工関節置換術(TKA) 単類型人工関節置換術(UKA)
高位脛骨骨切り術(HTO) 遠位大腿骨骨切り術(DFO)に代表される膝周囲骨切り術(AKO)
関節鏡下手術(半月板縫合・切除など)
PRP療法とは、自身の血液から作製したPRP(多血小板血漿)を体の傷んでいる部分に注入し、自分がもともと持っている修復力をサポートする治療法です。歯科や形成外科など、あらゆる分野の治療に用いられており、整形外科でもスポーツによる怪我や関節炎などの治療にPRP療法が用いられています。
運動中に起こった捻挫や肉離れなど各種スポーツ障害に対し、精密な検査と適切な治療を選択して診療を行う専門外来です。患部の診断・治療のみならず、スポーツ復帰までのリハビリテーションや再発防止にも取り組んでいます。
学生、学生アスリート、スポーツ愛好家、トッププロまで日本スポーツ協会公認スポーツドクターの資格を持つ医師が診療・治療を行わせて頂きます。
走る・ダッシュ・飛ぶ・着地・急停止・切り返し・方向転換など、膝にひねりや大きな衝撃を加える動作が多く大きな負荷がかかります。膝に一定の負荷が継続的にかかり続ける、突発的な大きな負荷がかかったりした結果、骨、筋肉、靱帯などを損傷して痛みが生じやすくなります。
運動中に起こる膝のケガは大別すると2種類あり、運動を続けて膝を使いすぎることで起こる「スポーツ障害」、アクシデント・事故による突発的なケガ「スポーツ外傷」です。
半月板損傷は比較的多いスポーツ外傷の一つです。
半月板損傷は半月板切除術が主な治療法とされていましたが、半月板切除後に関節軟骨が痛むことから、現在では温存を目的とした治療が重要視されています。
外傷性損傷はサッカー、野球、バスケットボール、バレーボール、テニス、スキーなどのスポーツ中での急停止、切り返しなど膝に体重が加わった状態でひねりや衝撃を受けることにより半月板を痛める事が多く、ジャンプなどの着地の際などに前十字靭帯断裂に伴って損傷する事もあります。
半月板は膝関節の中で大腿骨と脛骨の間にあるC型をした繊維軟骨です。内側と外側にそれぞれ一つずつあります。半月板は関節に加わる体重の負荷を分散させる役割と関節の安定にする働きをしています。
半月板は線維軟骨のため、加齢により弾力を失い、摩耗しやすくなる特性があります。
膝の痛みとともに膝の曲げ伸ばしの時に引っ掛かり感(キャッチング)が出現し、ひどい場合には急に膝が曲げも伸ばしもできなくなるロッキングという状態になり激痛が生じて歩けなくなる事もあります。
半月板損傷により周囲の筋肉が収縮し損傷、炎症を起こします。膝関節を包む滑膜に炎症が起こった場合、関節液が過剰に分泌され膝に水が溜まります。
症状の経過、徒手検査を行い、半月板損傷を疑えばレントゲンでは半月板は映らないためMRIの画像検査を行います。MRI検査での半月板損傷に診断率は80~90%と高い精度を誇ります。MRI検査では前十字靭帯損傷などの合併症も併せて診断が可能です。
半月板損傷は痛みや症状の進行により、保存療法・手術治療を行います。半月板損傷は自然治癒が見込めず、長期間放置すると変形性膝関節症など別の症状に繋がる事があります。
保存療法
半月板損傷が軽度な場合、保存療法により改善する場合があります。
保存療法では痛みや症状の程度、患者の体質やライフスタイルに合わせて処置を選択します。
抗炎症薬の投与による薬物療法 装具やテーピングのよる幹部の補助・補強 リハビリによる運動療法
手術療法
症状が進行している、また保存療法で経過を見て症状改善を見込めない場合は手術療法を検討します。
半月板を切除すると将来的には変形性膝関節症の発症リスクが高まり、大腿骨・脛骨の間のクッションが無くなり、運動時の関節にかかる負荷も大きくなるので、半月板を温存する内視鏡下半月板縫合術が主流となっています。スポーツの種類、年齢、復帰時期など患者さんと相談し、総合的に判断して、半月板切除術を行う場合もあります。
前十字靭帯損傷の受傷機転は接触型と非接触型に大別されます。
接触型はラグビーやアメリカンフットボール、柔道などで直接膝に力が加わる受傷機転です。
非接触型はサッカー、バスケットボール、バレーボール、スキーなどにおける着地時や切り返し、急停止動作によって生じる受傷機転です。
膝関節は大腿骨と脛骨、膝蓋骨で構成され、大腿骨と脛骨がグラグラしないように前十字靭帯、後十字靭帯、内側側副靱帯、外側側副靱帯の4つの靱帯でつながっています。
内側・外側側副靱帯は膝関節の両側にあり、膝の左右の動きを抑えて膝関節の安定性を高めています。
前・後十字靭帯は大腿骨と脛骨の間で交差しており、前十字靭帯は脛骨が前に出ないように、後十字靭帯は脛骨が後ろへずれないように動きを抑制しています。これらの靱帯が耐え切れないほどの強い力が加わって、伸びたり切れたりした状態を膝靱帯損傷といい、膝に加わった力の向きによって損傷する靱帯が違ってきます。
前十字靭帯損傷は、受傷時に激痛とともにブツッという断裂音(ポップ音)を体感することが多く、痛みにより歩くことが出来ないことが多いです。靱帯からの出血により数時間以内に関節内に出血が溜まって腫れてきます。半月板損傷や他の靱帯損傷を合併している事もあり、伸展障害を起こすこともあります。
症状の経過、問診、徒手検査を行い、レントゲン・MRIの画像検査を行います。MRI検査での前十字靭帯損傷の診断率は90%と高い精度を誇ります。MRI検査では半月板損傷、骨挫傷や他の靱帯損傷などの合併症も併せて診断が可能です。
陳旧例では膝の不安定感や膝崩れが主な症状となります。
前十字靭帯損傷を放置すると半月板や関節軟骨が傷つき、変形性関節症に発展するため、膝のひっかかり感等を訴えるケースもあります。
消炎鎮痛剤や松葉杖を用いて痛みや関節炎をコントロールしながら、早期から積極的に可動域訓練を行うことが推奨されています。基本的には外固定は行わないですが内側側副靱帯損傷を合併している場合は外固定を行うこともあります。受傷からしばらく経過すると痛みや腫れは改善し、日常生活での支障は少なくなりますが、膝自体は不安定なままなので、膝崩れがおきるので十分な注意が必要です。
前十字靭帯は血流が乏しいため一度損傷すると自然修復する事は基本的にはありません。膝の不安定性が残存します。
膝崩れを繰返すことによって半月板や関節軟骨損傷をきたし変形性膝関節症に至る事になります。
そのために前十字靭帯損傷に対しては手術が基本的治療になり、保存加療の適応は限られます。
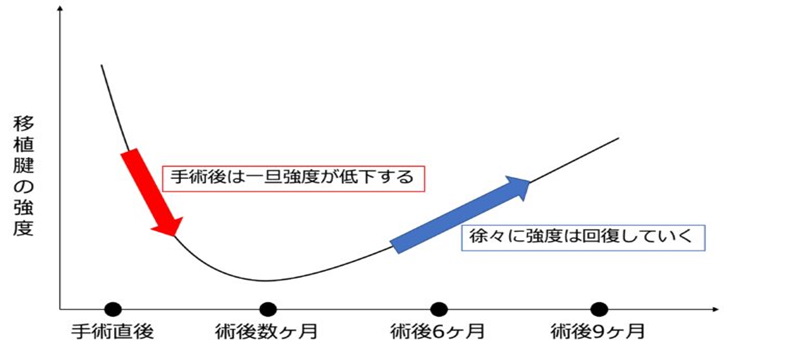
前十字靭帯損傷の手術は、自分の筋肉や腱(ハムストリング腱、骨付き膝蓋腱など)で新しい靱帯構造を作り直す関節協下再建術が行われます。受傷直後に手術は行わず、早くても3週間経過し、膝の可動域が正常に改善してからの手術が推奨されます。術後のスポーツ復帰には個人差等もありますが6か月~1年の期間が必要となります。
<専門医・資格・所属学会>
医学博士
整形外科専門医・指導医
日本スポーツ協会公認スポーツドクター
日本整形外科学会
中部日本整形外科災害外科学会
日本スポーツ整形外科学会
日本膝関節学会
日本人工関節学会
日本Knee Osteotomy and Joint Preservation研究会
金曜日 午後2時~4時(祝日、年末年始除く。学会出席等で休診の場合もあります)
※月曜日・金曜日午前も阿部医師の診察は行っていますので、電話でご相談下さい。
診察予約
まず診察の予約をお取り頂きます。(完全予約制です。)
患者さまご本人、ご家族さまからは
052-991-2111(代表)
へお電話をいただくか、直接ご来院の上、ご予約下さい。(※当日のご予約は受けておりません。)
“「膝関節・スポーツ整形外科外来」予約希望”とお伝え下さい。
予約担当がご症状をお聞きして予約をお取りします。
他院様、施設様からのご紹介は、FAXまたはお電話にて地域連携科にご連絡ください。
電話 052-991-2128(地域連携科 直通)
FAX 052-991-2536(地域連携科 直通)